- кандидат медицинских наук
- врач высшей категории
- стаж работы - 31 год
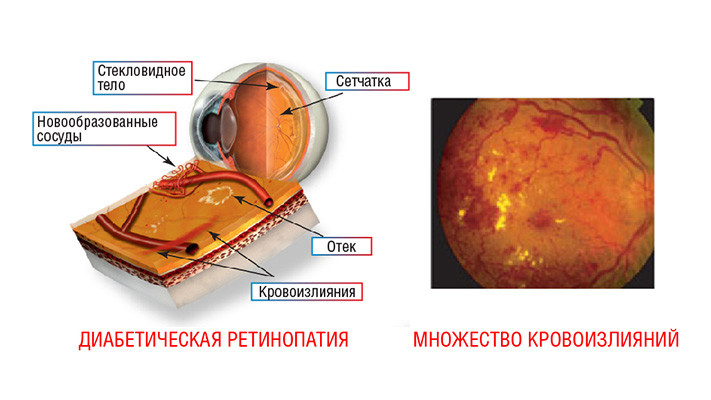
Диабетическая ретинопатия
В клинике применяется наиболее эффективный, комбинированный метод лечения диабетического макулярного отека, сочетающий интравитреальное введение анти-VEGF препаратов и проведение лазеркоагуляции сетчатки.
Почему так важно следить за зрением при диабете?
- Диабетическая ретинопатия (диабет глаза) — это поражение сосудов сетчатой оболочки глазного яблока, чаще всего являющееся тяжелым осложнением диабета, которое может привести к слепоте. Оно наблюдается у 85% больных диабетом 1 типа со стажем 20 лет и более. Когда обнаруживают диабет 2 типа у людей среднего и пожилого возраста, то более чем в 50% случаев специалисты сразу выявляют поражение сосудов, питающих кровью глаза. Осложнения диабета — это наиболее частая причина новых случаев слепоты среди взрослых людей в возрасте от 20 до 74 лет.
- Диабетическим макулярным отеком (ДМО) называют отек центральной зоны сетчатой оболочки, которая носит название желтого пятна или макулы. Именно эта область глаза ответственна за центральное зрение. При диабетической ретинопатии возникает отек сетчатки, включая и макулу, что связано с нарушением проницаемости капилляров: жидкость пропотевает сквозь их неполноценную сосудистую стенку, скапливаясь в сетчатке.
Как проходит процедура
Основным методом лечения диабетического макулярного отека в настоящее время является применение препаратов, блокирующих сосудистый эндотелиальный фактор роста (VEGF), в виде интравитреальных инъекций.
Количество, кратность инъекций и последовательность этапов лечения выбираются в зависимости от стадии и распространенности отечного процесса в макулярной области.
Процедуры по поводу лечения диабетической ретинопатии
Панретинальная лазерная коагуляция (ПРЛК)
Панретинальная лазерная коагуляция (ПРЛК) является единственно эффективным способом лечения диабетической ретинопатии в настоящее время. Это подтверждается данными многочисленных исследований, опубликованными за последние 30 лет. Лазеркоагуляция при диабетическом поражении сетчатки направлена на выключение зон ретинальной ишемии, подавление неоваскуляризации и на облитерацию сосудов с повышенной проницаемостью, а также на образование хориоретинальных сращений, которые снижают риск тракционной отслойки сетчатки.
В пораженных отделах сетчатой оболочки происходит выработка особого фактора, стимулирующего пролиферацию сосудов. Использование ПРЛК с целью воздействия на зоны ишемии сетчатой оболочки ведет к регрессу новообразованных сосудов.
ПРЛК проводится в несколько этапов (в основном 3). После проведения ПРЛК рекомендовано ограничить физические нагрузки, также противопоказаны тепловые процедуры (сауна, горячие ванны), прием алкогольных напитков в течение 2-3 недель, острой и соленой пищи. Через месяц (когда лазеркоагуляты «созреют») проводится осмотр глазного дна. В дальнейшем необходимы периодические осмотры периферии сетчатки 1 раз в год.
Своевременное и квалифицированно проведенное лечение позволяет сохранить зрение. Когда и в какой стадии необходимо данное воздействие определить может только специалист, поэтому необходимо обследовать сетчатку больным сахарным диабетом раз в полгода, чтобы не запустить процесс.
Осложнениями пролиферативной диабетической ретинопатии являются кровоизлияние в стекловидное тело глаза и развитие тракционной отслойки сетчатки, которые требует хирургического лечения (проведение микроинвазивной субтотальной витрэктомии в сочетании с лазерной коагуляцией сетчатки, что в большинстве случаев избавляет пациента от возможной потери зрения).
Периферическая витреохориоретинальная дистрофия (ПВХРД)
Возникновение дистрофий возможно в любом возрасте, с одинаковой вероятностью у мужчин и женщин. Однако доказано, что у людей с близорукостью периферические дистрофические изменения сетчатки встречаются значительно чаще, так как при близорукости длина глаза увеличивается, в результате чего происходит растяжение его оболочек и истончение сетчатой оболочки на периферии. Суть этого патологического процесса заключается в ухудшении кровотока в локальных участках периферии сетчатки, что приводит к нарушению обмена веществ и появлению дистрофических очагов. Дистрофический очаг представляет собой резко истонченный участок сетчатки.
Периферическая профилактическая лазерная коагуляция (ППЛК)
Периферическая профилактическая лазерная коагуляция (ППЛК) – это процедура укрепления периферической зоны сетчатки (при периферических витреохориоретинальных дистрофиях), проводится с целью предотвращения одного из самых грозных осложнений – отслойки сетчатки.
Проводится амбулаторно, в течение 10-20 минут на каждый глаз (при обширных дистрофических очагах проводится в несколько этапов). В ходе процедуры ППЛК излучением специального лазера производится "приваривание" сетчатки в слабых местах и вокруг разрывов, производится "точечная сварка" сетчатки по краю разрыва, и, таким образом, происходит "склеивание" зоны разрыва (рубцевание) с подлежащими оболочками глаза, создаются дополнительные точки фиксации по периферии сетчатки. Это приводит к улучшению кровоснабжения и увеличению скорости кровотока (следовательно, улучшается питание и функциональная способность) в пораженной области, а также препятствует проникновению жидкости под сетчатку и ее отслаиванию.
После проведения ППЛК рекомендовано ограничение физических нагрузок, противопоказаны тепловые процедуры (сауна, горячие ванны), прием алкогольных напитков в течение 2-3 недель, соленой и острой пищи. Через месяц (когда лазеркоагуляты «созреют») проводится осмотр глазного дна. В дальнейшем – необходимы периодические осмотры периферии сетчатки 1 раз в год.
Дополнительные сервисы для пациентов
- Специальные ценовые условия на диагностику зрения пенсионерам, ветеранам ВОВ и пациентам на групповой прием;
- Услуга стационара для операционных больных;
- Трехразовое питание (только в г. Пятигорске);
- Аптека; салон-оптика;
- Получите бесплатную консультацию по телефону: 8-800-500-70-27
Барраж макулярной области
Лечебная амбулаторная лазерная операция, при которой с помощью лазера наносятся дозированные ожоги на сетчатку в ее центральной зоне с целью уменьшения отека в макулярной области при отеках различного генеза.
Обычно после этой процедуры отек сетчатки проходит, с частичным или полным восстановлением зрительных функций.
На поздней стадии проблемы с сетчаткой угрожают полной потерей зрения. Поэтому больным с пролиферативной диабетической ретинопатией часто назначают лазерную коагуляцию. Это лечение, которое позволяет надолго отсрочить наступление слепоты.
Получите бесплатную консультацию по телефону: 8-800-500-70-27

Лечение диабетической ретинопатии
Регулярный осмотр
Для своевременного выполнения дополнительного введения анти-VEGF препарата или лазеркоагуляции сетчатки пациентам рекомендуется проходить регулярные осмотры с обязательным выполнением компьютерной томографии сетчатки для выявления самых начальных признаков регрессии отека.
Диагностика стадии заболевания
После применения различных методов диагностики начинается оценка проблем со зрением и окончательная постановка диагноза в соответствии со стадией процесса. Это и определяет возможность применения того или иного метода лечения, состоящего из мероприятий следующего характера.
Назначение инъекций
Назначается серия уколов в глаза (1 инъекция в месяц в течение 3-х месяцев). Она осуществляется инъекцией препарата, который является ингибитором образования новых сосудов. Эти инъекции лечащий врач-офтальмолог может сочетать с лазерной коагуляцией сетчатки глаза или применять их в качестве основного средства лечения.
Часто задаваемые вопросы
Когда нужно обратиться к специалисту?
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Будь в курсе
Чтобы оценить условия предоставленных услуг используйте QR-код
или перейдите по ссылке
Официальный сайт для размещения информации о государственных (муниципальных) учреждениях



